Lo que se necesita para vacunar al mundo contra COVID-19
¿Vacunas para el mundo? Es poco probable que las personas en países de bajos ingresos se vacunen antes de fines de 2022, pronostican los investigadores. Crédito: Sandra Sanders / Reuters
En tan solo unos meses, las empresas farmacéuticas han producido cientos de millones de dosis de la vacuna COVID-19. Pero el mundo necesita miles de millones, y lo más rápido posible. Las empresas dicen que pueden producir suficientes vacunas para inmunizar a la mayor parte de la población mundial para fines de 2021. Pero esto no tiene en cuenta los retrasos políticos en la distribución , como los países que imponen controles de exportación, o que la gran mayoría de las dosis se van a los países más ricos. Esta situación está impulsando una campaña para renunciar temporalmente a los derechos de propiedad intelectual para que los fabricantes de los países más pobres puedan fabricar las vacunas con mayor rapidez.
¿Cuántas vacunas puede fabricar el mundo este año?
La industria farmacéutica, al igual que muchos sectores industriales, no revela su capacidad de producción, dice Rasmus Bech Hansen, director ejecutivo de Airfinity , una empresa de análisis con sede en Londres que recopila datos sobre la industria. Pero es probable que el crecimiento de las vacunas sea "exponencial" en los próximos meses, predice.
A principios de marzo se encuentran unos 413 millones de dosis de vacuna COVID-19, según datos de Airfinity. La compañía proyecta que esto aumentará a 9.500 millones de dosis para fines de 2021. La semana pasada se publicó una cifra mayor en un análisis del Centro de Innovación en Salud Global de la Universidad de Duke en Durham, Carolina del Norte. Los investigadores del centro agregaron los pronósticos anunciados públicamente por los fabricantes de vacunas, que suman alrededor de 12 mil millones de dosis para fin de año.
Sin embargo, Andrea Taylor, quien dirigió la investigación en la Universidad de Duke, dice que es más probable que se alcancen estas cifras para fines de 2022. "Las cadenas de suministro podrían romperse y los países podrían amenazar con bloquear las exportaciones de vacunas" , dice, como ya está sucediendo. sucediendo, con India y la Unión Europea que han anunciado restricciones a las exportaciones de vacunas.
La producción de vacunas puede requerir más de 200 componentes individuales, que a menudo se fabrican en diferentes países. Estos incluyen viales de vidrio, filtros, resina, tubos y bolsas desechables. "Si algún elemento crítico se queda corto, entonces puede interrumpir todo el proceso", dijo Richard Hatchett, director ejecutivo de Coalition for Epidemic Preparedness Innovations, una organización no gubernamental con sede en Oslo, hablando en una cumbre de fabricantes y legisladores anteriormente este mes .
Pero Martin Friede, jefe de desarrollo de vacunas de la Organización Mundial de la Salud (OMS) en Ginebra, Suiza, confía más en que se puede evitar al menos un cuello de botella potencial: el proceso de llenado de viales con la sustancia de la vacuna (conocido como llenar y terminar). Muchas empresas que fabrican medicamentos inyectables pueden ayudar a llenar los viales. Friede dice que la OMS ha elaborado una lista de varios cientos de instalaciones en todo el mundo que actualmente llenan insulina, anticuerpos monoclonales o antibióticos inyectables. La OMS también está lanzando un servicio de emparejamiento para vincular a estos productores con las empresas de vacunas, agrega Friede.
¿No pueden las empresas trabajar juntas para hacer vacunas más rápido?
Ya lo hijo. Las empresas que normalmente estarían compitiendo están trabajando juntas al mismo ritmo. En una alianza, Merck, con sede en Kenilworth, Nueva Jersey, fabrica vacunas para su rival Johnson & Johnson en New Brunswick, Nueva Jersey. En otro, GSK con sede en Londres y Novartis en Basilea, Suiza, están fabricando 100 millones y 250 millones de dosis, respectivamente, de una vacuna para CureVac, con sede en Tübingen, Alemania. Tal grado de colaboración entre corporaciones multinacionales no tiene precedentes.
Además, hay muchas ofertas de llenado y acabado. Por ejemplo, Sanofi, con sede en París, tiene un contrato con BioNTech de Mainz en Alemania para realizar la fabricación en etapa tardía de 125 millones de dosis de la vacuna desarrollada por BioNTech con Pfizer de la ciudad de Nueva York. Sanofi también tiene un contrato para llenar y empacar millones de dosis de esta vacuna.
Pero los acuerdos de fabricación más importantes han sido negociados por AstraZeneca, con sede en Cambridge, Reino Unido, para la vacuna que desarrolló con la Universidad de Oxford, Reino Unido. La empresa ha contratado capacidad de fabricación de 2.900 millones de dosis de vacunas a 25 empresas de 15 países . Su mayor acuerdo de asociación es con el Serum Institute of India en Pune, que acordó en junio de 2020 producir mil millones de dosis de la vacuna AstraZeneca. Serum Institute, el mayor fabricante mundial de componentes de vacunas, también acordó en agosto pasado producir al menos mil millones de dosis de una vacuna desarrollada por Novavax en Gaithersburg, Maryland.
Los fabricantes que están inscritos para fabricar vacunas también incluyen Aspen Pharmaceuticals de Sudáfrica en Durban, que formulará, además de llenar y terminar, la vacuna de Johnson & Johnson.
¿Por qué el mundo no está fabricando más vacunas?
Hay tres tipos principales de vacuna COVID-19: vector viral; virus completo; y ARN mensajero (ARNm). Las vacunas de ARNm se elaboran a partir de hebras de material genético que codifican una proteína del virus que provoca una respuesta inmunitaria. Se produjo realizado alrededor de 179 millones de dosis a principios de marzo, lo que representa el 43% del total. Por el contrario, el 35% de las vacunas eran virus completos y el 22% vectores virales, según los datos de Airfinity.
¿Podrían otras empresas colaborar para fabricar más? La fabricación de vacunas de ARNm tiene una sencillez, pero la ampliación es complicada, dice Zoltán Kis, ingeniero químico del Future Vaccine Manufacturing Hub en el Imperial College de Londres (ver ‛Messenger RNA: la ciencia de la velocidad). Debido a que es un proceso nuevo, hay escasez de personal capacitado. “Es muy difícil encontrar a estas personas que están capacitadas y que también sean buenas en eso”, dice.
Pero el cuello de botella clave en la fabricación de vacunas de ARNm es la escasez mundial de componentes esenciales, especialmente nucleótidos, enzimas y lípidos. Esto se debe a que relativamente pocas empresas fabrican estos productos y no en suficientes suficientes para el suministro mundial. Además, estas empresas están demostrando ser lentas en otorgar licencias de fabricación para que otras puedan hacerlo.
Por ejemplo, cada hebra de ARN requiere una "tapa" que evita que el cuerpo humano la rechace como material extraño. Es el componente más caro, dice Kis, y los derechos de propiedad intelectual para un diseño de tapa popular están en manos de una empresa: TriLink Biotechnologies, con sede en San Diego, California. De manera similar, un pequeño número de empresas posee los derechos de propiedad intelectual de una de las cuatro nanopartículas lipídicas que forman una "jaula" alrededor del ARN, agrega Kis.
Dicho esto, los fabricantes de componentes ahora están ampliando su producción. TriLink, por ejemplo, ha construido nuevas instalaciones en California. Y Merck, con sede en Darmstadt, Alemania, está ampliando su suministro de lípidos a BioNTech, colaborador de Pfizer.
Al principio de la pandemia, hubo una rápida inversión en investigación y desarrollo de vacunas, pero se prestó menos atención a la ampliación de los componentes, dice Drew Weissman, biólogo de ARN de la Universidad de Pensilvania en Filadelfia. La investigación de Weissman sentó las bases para las vacunas de ARNm desarrolladas por Pfizer - BioNTech y Moderna, con sede en Cambridge, Massachusetts 1 .
“El pasado febrero [2020], Pfizer y Moderna ya estaban pensando en cómo hacer más. Comenzar a comprar empresas GMP [buenas prácticas de fabricación] ”, dice Weissman, refiriéndose a las empresas que ya cumplen con los numerosos y rigurosos requisitos para producir alimentos, medicamentos o equipos médicos seguros. “Ellos [también] comenzaron a arrendar a empresas, pero no tenían control sobre las materias primas. Quizás los gobiernos podrían haber usado su autoridad para hacer que las empresas químicas produzcan más materias primas, pero eso es mucho pedir cuando el medicamento ni siquiera haya sido aprobado ”, agrega.
¿Hasta qué punto la protección de la propiedad intelectual está retrasando el acceso a las vacunas COVID-19?
Se requieren unas 11 mil millones de dosis para vacunar al 70% de la población mundial, suponiendo que se administren dos dosis por persona. Esta es la proporción que podría ser necesaria para alcanzar la inmunidad a nivel de población o de grupo .
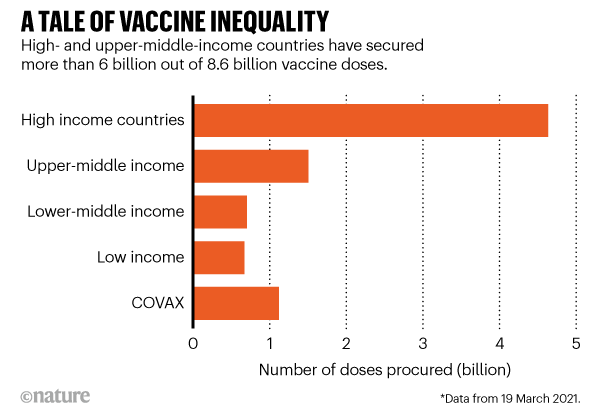
Según investigadores del Centro de Innovación en Salud Global de Duke, los países de ingresos altos y medianos altos, que representan una quinta parte de la población mundial, han comprado alrededor de 6 mil millones de dosis; pero los países de ingresos bajos y medianos bajos, que representan las cuatro quintas partes de la población, solo han obtenido alrededor de 2.600 millones. Esto incluye 1.100 millones de dosis de COVAX, un esquema en el que los donantes internacionales se han comprometido a vacunar a una quinta parte de la población mundial. Según esta medida, dicen los investigadores, podrían pasar dos años o más para que las personas de los grupos de ingresos más bajos se vacunen.
Es por eso que India y Sudáfrica se encuentran entre los países involucrados en una campaña para obtener la exención temporal de los derechos de propiedad intelectual relacionados con COVID-19. Esto, argumentan los defensores de la campaña, desencadenará una cascada de producción.
En octubre pasado, los dos países solicitaron a la Organización Mundial del Comercio (OMC) la suspensión de ciertos derechos de propiedad intelectual sobre herramientas y tecnologías médicas COVID-19 hasta que se haya alcanzado la inmunidad colectiva. La propuesta ha recibido apoyo y ahora cuenta con el respaldo de alrededor de 100 países y de una coalición diversa de organizaciones llamada People's Vaccine Alliance, que incluye a la agencia de las Naciones Unidas contra el VIH / SIDA ONUSIDA y el grupo de derechos humanos Amnistía Internacional."No podemos repetir las dolorosas lecciones de los primeros años de la respuesta al sida, cuando las personas de los países más ricos recuperaron la salud, mientras que millones de personas en los países en desarrollo se quedaron atrás", dijo Winnie Byanyima, directora ejecutiva de ONUSIDA, durante la campaña. se puso en marcha.
La propuesta se debatió en una reunión de la OMC los días 10 y 11 de marzo, y las conversaciones se reanudarán el próximo mes. Los defensores argumentan que la exención permitió a los gobiernos y los fabricantes organizar continuamente un aumento del suministro de vacunas. Sin tal exención, dicen, los países más pobres seguirán según la caridad de los países más ricos y sus industrias farmacéuticas.
John Nkengasong, virólogo que dirige los Centros Africanos para el Control y la Prevención de Enfermedades en Addis Abeba, dice que la campaña de exención también proviene de la experiencia de la epidemia del SIDA. En la década de 1990, dice, se han desarrollado medicamentos para tratar el VIH y estaban disponibles en países de altos ingresos, aunque la mayoría de los casos de VIH y las muertes ocurrieron en África. Entonces, como ahora, se necesitaron muchos años para que los medicamentos contra el SIDA llegaran a África, dice.
Pero la propuesta de India-Sudáfrica tiene la oposición de la Unión Europea, los Estados Unidos, el Reino Unido y la mayoría de las compañías farmacéuticas más grandes. Argumentan que las exenciones de derechos de propiedad intelectual son innecesarias, e incluso indeseables, para las vacunas COVID-19.
Jerome Kim, director general del Instituto Internacional de Vacunas en Seúl, dice: “Lo que pasa con las vacunas es que, a diferencia de un medicamento, no puedes simplemente [seguir las instrucciones] y asumir que tienes una vacuna. Este es un proceso biológico complejo que tiene múltiples pasos de control de calidad ". Para la tecnología de ARN, dice," realmente no es tan robusta todavía ".
Además, para las vacunas de ARNm, al menos, los derechos de propiedad intelectual están dispersos entre muchas empresas. Negociar con todos en la cadena de derechos de propiedad intelectual probablemente llevaría un año, dice Kim. “¿Realmente nos pondría la vacuna más rápido? ¿O simplemente le estaría pidiendo a una empresa que renunciara a algo que al final no debería tener un impacto en la salud global? "
En cambio, Kim propone que las empresas otorgadas licencias de sus derechos de propiedad intelectual a terceros. Esta "transferencia de tecnología" acelerará el proceso de fabricación porque más empresas producirán cosas. Esto ya está sucediendo, señala. "La transferencia de tecnología ha sido una de las características notables, creo, de esta pandemia en particular", dice Kim.
Friede está de acuerdo. "Hemos visto asociaciones en las que, si me hubieras preguntado hace seis meses, '¿crees que esos dos podrían jugar juntos alguna vez?', Habría dicho, 'absolutamente no, son competidores violentos'", dice. .
¿Qué otros tipos de transferencia de tecnología podrían acelerar la producción de vacunas?
La OMS aboga por lo que denominación “transferencia tecnológica coordinada”, en la que universidades y fabricantes autorizan sus vacunas a otras empresas a través de un mecanismo global coordinado por la OMS, que también facilitaría la formación del personal de las empresas receptoras y coordinaría inversiones en infraestructura. Dice que este enfoque es más coherente y transparente que los acuerdos únicos de transferencia de tecnología como el entre AstraZeneca y Serum Institute.
En otro enfoque, la Universidad de Pensilvania, que posee suficientes derechos de propiedad intelectual relacionados con las vacunas de ARNm para actuar por sí misma, está ayudando a la Universidad de Chulalongkorn en Bangkok a desarrollar una instalación de fabricación de vacunas.
“Si nos fijamos en el lanzamiento de la vacuna en este momento, pasarán dos años antes de que Tailandia y otros países de bajos ingresos recibieron la vacuna”, dice Weissman, quien colabora en el proyecto. El gobierno del país no estaba dispuesto a esperar, dice. "Estaban dispuestos a aportar el dinero ... para estar listos para tratar a su gente a finales de este año".
A largo plazo, sostiene Friede, cada región necesita una instalación que posea plenamente los conocimientos técnicos de producción y pueda producir vacunas. La brecha es más atroz en África, un continente que importa el 99% de sus vacunas, dice Nkengasong. Tiene solo tres grandes fabricantes de vacunas.
"¿Puede un continente de 1.200 millones, que se analizará que serán 2.400 millones en 30 años, donde una de cada cuatro personas en el mundo será africana, seguir importando el 99% de sus vacunas?" Pregunta Nkengasong.



No hay comentarios:
Publicar un comentario